La importancia del proceso de readaptación deportiva

Hemos podido observar un gran auge de la práctica deportiva en todas sus vertientes en los últimos tiempos, tanto en la práctica de actividad física y ejercicio orientado a la salud como en el deporte recreación y de competición. Aquí entra en escena el papel de la readaptación deportiva.
Aunque uno de los beneficios que se buscan y que la propia práctica deportiva ofrece es mejorar la salud y bienestar, no estamos exentos del riesgo de sufrir una lesión, ya que son muchos los factores de riesgo que influyen en que se puedan producir.

Hasta hace unos años los esfuerzos se focalizaban en el proceso de intervención terapéutica una vez producida la lesión desde una perspectiva puramente clínica (médico-terapéutica).
Sin embargo, hoy en día se habla de abordar el proceso desde una perspectiva biopsicosocial. Aquí el objetivo también incluye el desarrollo de planes relacionados con la prevención que reduzcan la incidencia lesional, y en caso de lesión, la disminución del tiempo de recuperación e incorporación segura al entrenamiento y competición mediante la readaptación físico-deportiva. Además, se tiene en cuenta a todos los actores que de alguna forma puedan estar relacionados con el proceso, desde el propio deportista hasta el personal técnico o el club deportivo como entidad. (Lalín, 2008).
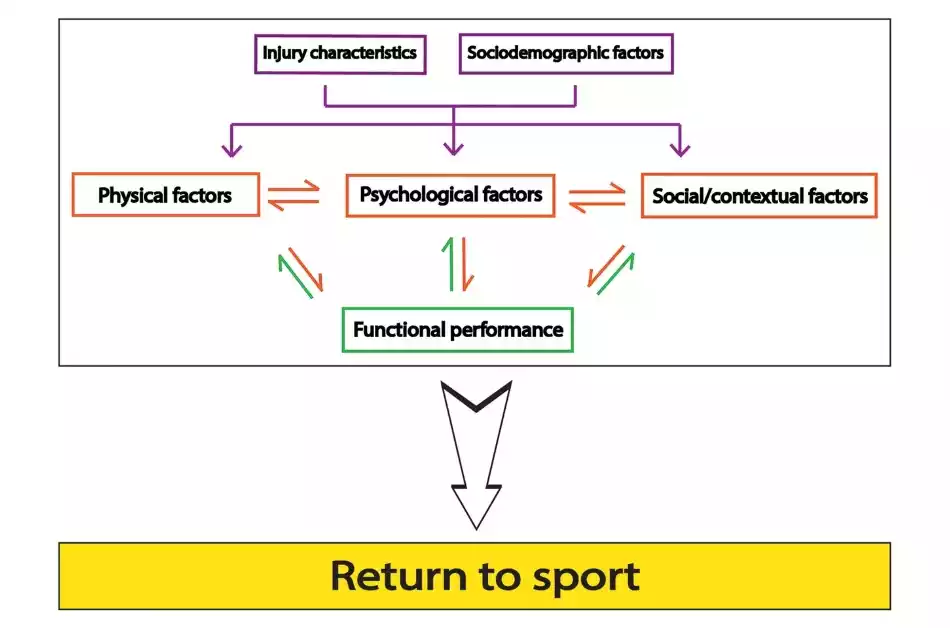
Modelo biopsicosocial después de una lesión. Factores físicos, psicológicos y sociales que pueden influir en el “Return to Sport”. Extraído de Ardern et al., (2016).
¿Qué es la readaptación deportiva?
Se define como “el proceso interdisciplinar, específico e individualizado que tiene como objetivo la óptima disponibilidad del deportista para la competición después de una lesión deportiva. Este proceso se lleva a cabo a partir del alta médica hasta el alta deportiva, e intervienen los diferentes profesionales del ámbito de la salud y especialistas en Ciencias de la Actividad Física y del Deporte liderados por el médico deportivo”. (Caparrós, 2017)
Dentro de los factores de riesgo que influyen en el riesgo de lesión podemos observar dos grandes grupos, extrínsecos (ambientales) e intrínsecos (relacionados con el deportista). Se ha demostrado que, en estos últimos, son en los que podemos intervenir desde el ámbito de la prevención y readaptación de lesiones mediante un trabajo específico que incluye: (Romero-Tous, 2011)
- Sistema propioceptivo: Estímulos mecánicos que inducimos y que influyen en la modulación de las respuestas motoras.
- Coordinación neuromuscular: Control y regulación del movimiento.
- Fuerza muscular: De mayor importancia y que requiere planificar de forma correcta sus distintas expresiones (Fuerza isométrica, concéntrica y excéntrica).
Una vez producida la lesión se debe iniciar un proceso que comienza con un diagnóstico temprano y tratamiento posterior basado en la evidencia actual.
Debe ser controlado por un equipo de profesionales con el objetivo de recuperar la función y readaptar al deportista a las exigencias del entrenamiento y competición en el menor tiempo posible atendiendo tanto al estado físico como psíquico y social, reestableciendo así su “salud deportiva”.
Readaptación tras las lesiones deportivas
Las lesiones son una situación común de quienes participan en programas de entrenamiento tanto desde una perspectiva de práctica recreacional como de competición.
La lesión deportiva ha tenido multitud de definiciones que podemos encontrar en la literatura científica en función desde qué perspectiva se tome: científico-médica o deportiva.
En los Estados Unidos, el National Athletic Injury Registration System (NAIRS), define lesión deportiva como “impedimento o limitación por al menos un día para la actividad deportiva tras el evento lesivo”, estableciendo niveles de gravedad:
- Leves (de 1 a 7 días de inactividad).
- Moderadas (entre 8 y 21 días de inactividad).
- Severas (más de 21 días).
Y que el Consejo Europeo añade que son necesarios al menos uno de los siguientes criterios para que una lesión sea considerada como tal:
- Reducción de cantidad de actividad deportiva.
- Necesidad de tratamiento médico.
- Efectos adversos sociales o económicos que de ella se derivan.
Lalin et al. (2008), recoge una propuesta de definición que reúne las principales características desde el enfoque del área de las Ciencias de la Actividad Física y el Deporte:
“Daño corporal que afecta al bienestar, causado por un mecanismo directo o indirecto en una región anatómica, que cursa de modo agudo o crónico, manteniendo al sujeto fuera de su actividad físico-deportiva durante un período mínimo de 24 horas o un día, que puede provocar un deterioro de la capacidad funcional, de su competencia física o el final de su vida deportiva.”

Es necesaria la coordinación de un equipo multidisciplinar de profesionales (médicos especialistas en medicina deportiva, fisioterapeutas, readaptadores físicos, preparadores físicos, entrenadores deportivos y otros profesionales de la salud afines como nutricionistas y psicólogos) que entre otras responsabilidades tienen como principal objetivo ayudar a reducir el riesgo de lesión estableciendo medidas de prevención, o de recuperar funcionalmente al deportista a las exigencias del deporte tras la lesión, readaptación deportiva. (ACSM, 2011)
Prevención de lesiones
Las lesiones constituyen contratiempos adversos que, por desgracia, no pueden evitarse del todo. Siempre existe la probabilidad de sufrir lesiones relacionadas con el deporte ya que la propia actividad deportiva conlleva implícito el riesgo de que se produzcan.
Son muchos los factores que intervienen en la posibilidad que tenemos de lesionarnos y que podemos clasificar en dos grupos:
Factores intrínsecos (modificables): aquellos relacionados con el propio deportista y que hacen referencia al estado de forma física actual (nivel de fuerza, resistencia, potencia, flexibilidad), somatotipo, edad, posibles desequilibrios musculares, dominio técnico, experiencia…
Factores extrínsecos (no modificables): aquellos relacionados con el entorno como el estado del terreno de juego, meteorología, el material deportivo como calzado, los adversarios, o el tiempo y tipo de exposición, por ejemplo:
- Acumulación de competiciones muy seguidas que suponen una condición más estresante à densidad competitiva.
- Correcta administración de cargas de entrenamiento, implementación de medidas de recuperación à densidad de entrenamientos.
Existe abundante bibliografía científica donde se ha demostrado que mediante el ejercicio podemos reducir la incidencia lesional interviniendo sobre los factores de riesgo, tal y como se reseña al principio del texto. (De Hoyo, 2013).
En estos estudios se recogen protocolos aplicados a cada tipo de lesión y han demostrado que puede disminuir la incidencia lesional optimizando el rendimiento muscular y disminuyendo así el riesgo de lesión:
- Jugadores con peor equilibrio valorados en una plataforma inestable tenían mayor riesgo de lesionarse que los jugadores más estables. (Murphy, 2003)
- El nivel de fuerza muscular y su función fijadora de las articulaciones de carga son factores determinantes de protección en las lesiones deportivas. (Thacker, 2003)
- El aumento de la fuerza muscular de las extremidades inferiores aumenta la capacidad de absorción de impactos de los músculos que rodean la articulación de la rodilla, lo que finalmente resulta en una disminución de la carga de impacto sobre la rodilla. (Messier, 2008)
- Un programa de fortalecimiento de los aductores redujo sustancialmente la prevalencia y el riesgo de pubalgias en jugadores de fútbol. (Haroy, 2018)

(A) Posición inicial/final y (B) posición intermedia para los diferentes niveles de un programa de fortalecimiento de aductores. Extraído de Haroy et al. (2018).
La incidencia va ligada a cada deporte, es decir, en función de las demandas físicas o las características tácticas de cada demarcación (por ejemplo, en deportes de equipo) que presente cada modalidad deportiva, habrá una mayor incidencia de un tipo concreto de lesión.
Estudios epidemiológicos han demostrado que el deporte donde más lesiones se producen en porcentaje es el fútbol con un 39% de casos, seguido del baloncesto con un 22%, siendo la rodilla, el tobillo y el muslo los de mayor incidencia con un 24,1%, 22,3%, 11,4% respectivamente. (Moreno, 2008)
Diferencias entre rehabilitación y readaptación deportiva
Una vez ocurrida la lesión se debe interrumpir la actividad e independientemente de la severidad se inicia el periodo de recuperación mediante un proceso que requiere evaluar, diagnosticar y proponer un programa de recuperación en base al tipo de lesión, gravedad y sintomatología que presente.
El periodo desde que sucede la lesión hasta el alta médica abarca el tiempo de curación de la lesión, así como la recuperación de la plena funcionalidad mediante la movilización y activación de estructuras dañadas de forma contralada. Hace referencia a la fase de rehabilitación propiamente dicha (Return to Play).
Una vez dada el alta médica, en el periodo comprendido hasta el alta deportiva (Return to Sport), el deportista debe estar listo para la vuelta a los entrenamientos con el objetivo principal de recuperar la funcionalidad de la estructura (gesto deportivo) e introducir el reentrenamiento al esfuerzo.
La última fase del proceso y determinante para decidir la reincorporación del jugador a la competición, tiene como objetivo optimizar los valores competitivos, momento en que se produciría el alta competitiva (Return to Performance).
Cada fase debe ser planificada y orientada a las exigencias físicas del deporte practicado, respetando los plazos de curación, las adaptaciones a las cargas de ejercicio y cumpliendo los requisitos clínicos para el avance de cada fase hasta lograr que el estado de forma sea el mismo que el anterior a la lesión. Es la denominada fase de readaptación deportiva. (Carballo 2020)
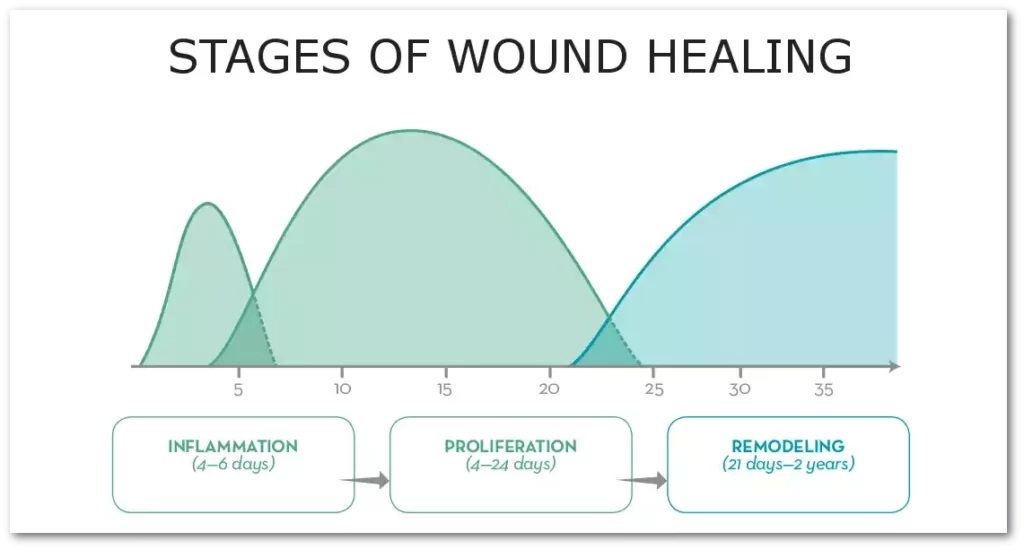
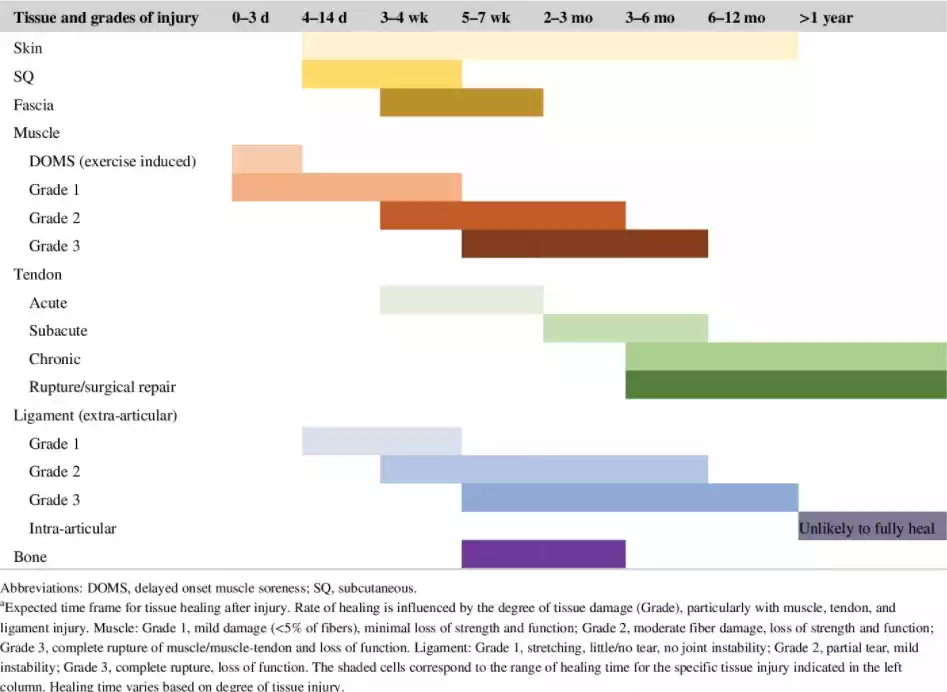
En el periodo de rehabilitación se establecen las fases de curación y cicatrización de los tejidos donde los tiempos de recuperación dependerán del tipo (músculo, tendón, ligamento, hueso, fascia o piel) y del nivel de gravedad que establecemos según el grado.
¿Cuáles son las fases de la curación de los tejidos?
La cicatrización del tejido se clasifica en 3 fases: inflamatoria, proliferativa y la fase de remodelación (maduración).
Existe una falta de definición unánime con respecto a la duración de estas tres fases a lo largo de la literatura. Además, la curación de tejidos es un proceso que puede verse como un continuo, con marcos de tiempo superpuestos a lo largo de la totalidad. Independientemente, cada tipo de tejido seguirá el mismo patrón sistemático de curación, sin embargo, la cantidad de tiempo empleado en cada fase puede variar según el tipo de lesión.
Fase inflamatoria (día 0 – día 6)
Esta es la primera parte del proceso de curación del tejido. El sangrado ocurre debido al ensanchamiento de los vasos sanguíneos (vasodilatación) y la liberación de una sustancia química llamada histamina, que eventualmente permite que otras células que ayudan con la curación, como los glóbulos blancos, ingresen al área dañada. Este proceso es relativamente de corta duración, desde el día de la lesión hasta aproximadamente el día seis después de la lesión.
Fase de proliferación (día 4 – día 24)
Las células, incluidos los fibroblastos, rodean el tejido dañado y colocan capas nuevas e inmaduras de tejido de forma aleatoria que se deriva del colágeno tipo III.
El colágeno es una proteína importante que proporciona estructura al cuerpo. Es aquí cuando el tejido no solo comienza a reducir su tamaño, sino que también se debilita, ya que el colágeno tipo III no tiene las mismas propiedades tisulares que el tejido normal sano.
Fase de remodelación (día 21-2 años)
La última fase de la curación del tejido consiste en que el colágeno inmaduro tipo III se convierta en un tipo de colágeno más maduro: tipo I.
Una analogía para el concepto de colágeno inmaduro versus colágeno maduro es pensar en los espaguetis cocinados versus espaguetis crudos.
Cuando se tiene una lesión, el colágeno inmaduro de tipo 3 que se aplica por primera vez en la fase proliferativa es como espagueti cocido en un plato, desorganizado, y cada hebra de espagueti corriendo en diferentes direcciones.
En contraste, el colágeno maduro tipo I es como espaguetis crudos fuera de la caja, cada uno luce exactamente igual corriendo de manera paralela.
A menudo, es posible que se escuche el término tejido cicatricial, que se refiere a este nuevo tejido sano que reemplaza el tejido lesionado con el tiempo. Esta fase de remodelación comienza a partir del día 21 y puede durar hasta dos años dependiendo de la lesión.
Importancia de un buen proceso de readaptación deportiva tras una lesión
En el manejo actual de las lesiones deportivas, es fundamental un enfoque de equipo, teniendo en cuenta que lo más importante es que el proceso de recuperación debe seguir un enfoque biopsicosocial. Necesitamos comprender el deporte y las demandas biomecánicas y fisiológicas que esto tiene para el atleta. (Dillon, 2017)
 Estructura, organización e interrelaciones del equipo multidisciplinar en la intervención en relación con las lesiones deportivas. Extraído de Lalín et al., (2008).
Estructura, organización e interrelaciones del equipo multidisciplinar en la intervención en relación con las lesiones deportivas. Extraído de Lalín et al., (2008).
Funciones del equipo multidisciplinar
El diagnóstico médico, las pautas terapéuticas y la concesión tanto del alta médica como el alta deportiva y competitiva, deben ser determinados por el médico especialista en medicina deportiva. El médico podría utilizar intervenciones médicas/farmacológicas según corresponda en cada etapa del proceso de rehabilitación.
La lesión debe ser tratada por un profesional especialista en rehabilitación de la funcionalidad de la zona afectada, cuya formación y competencias las engloba el perfil del fisioterapeuta formado en lesiones deportivas.
La figura del readaptador físico, especialista en ciencias de la actividad física y del deporte formado en lesiones deportivas, anatomía y kinesiología, tendrá el papel de aplicar las medidas y protocolos de ejercicios en cada una de las diferentes fases de reincorporación:
- Vuelta a la actividad (Return to Play/Participation), momento tras el alta médica en que el deportista reúne las condiciones necesarias para el comienzo de un programa de ejercicio específico a la modalidad.
- Vuelta a los entrenamientos en grupo (Return to Sport), el deportista ha recuperado los valores óptimos de rendimiento para volver a los entrenamientos habituales.
- Vuelta a la competición (Return to Performance), niveles de rendimiento acordes a la competición.
Es importante tener un objetivo final en mente y marcar los puntos clave del programa, los cuales deben planificarse por parte de los distintos profesionales para que suponga una disminución de la duración del tiempo de lesión y una incorporación segura al entrenamiento y competición.
El objetivo principal es volver a la competición a un nivel físico y emocional previo a la lesión.
Por lo tanto, revisar la literatura actual sobre el deporte en particular ayudará a proporcionar a los médicos y resto de equipo técnico la comprensión de los tipos de lesiones más comunes, el mecanismo que hay detrás de ellos y los protocolos de manejo actuales que se utilizan a nivel mundial.
La rehabilitación debe basarse en un modelo de rehabilitación activa con el objetivo de evitar la inmovilización prolongada, ya que tiene efectos potencialmente perjudiciales sobre el tono muscular, la fuerza y la estructura.
La progresión a lo largo del continuo y las etapas de rehabilitación deben basarse en criterios clínicos y funcionales en lugar de ser basado en el tiempo, con pruebas específicas del deporte que determinen la progresión a la siguiente fase.
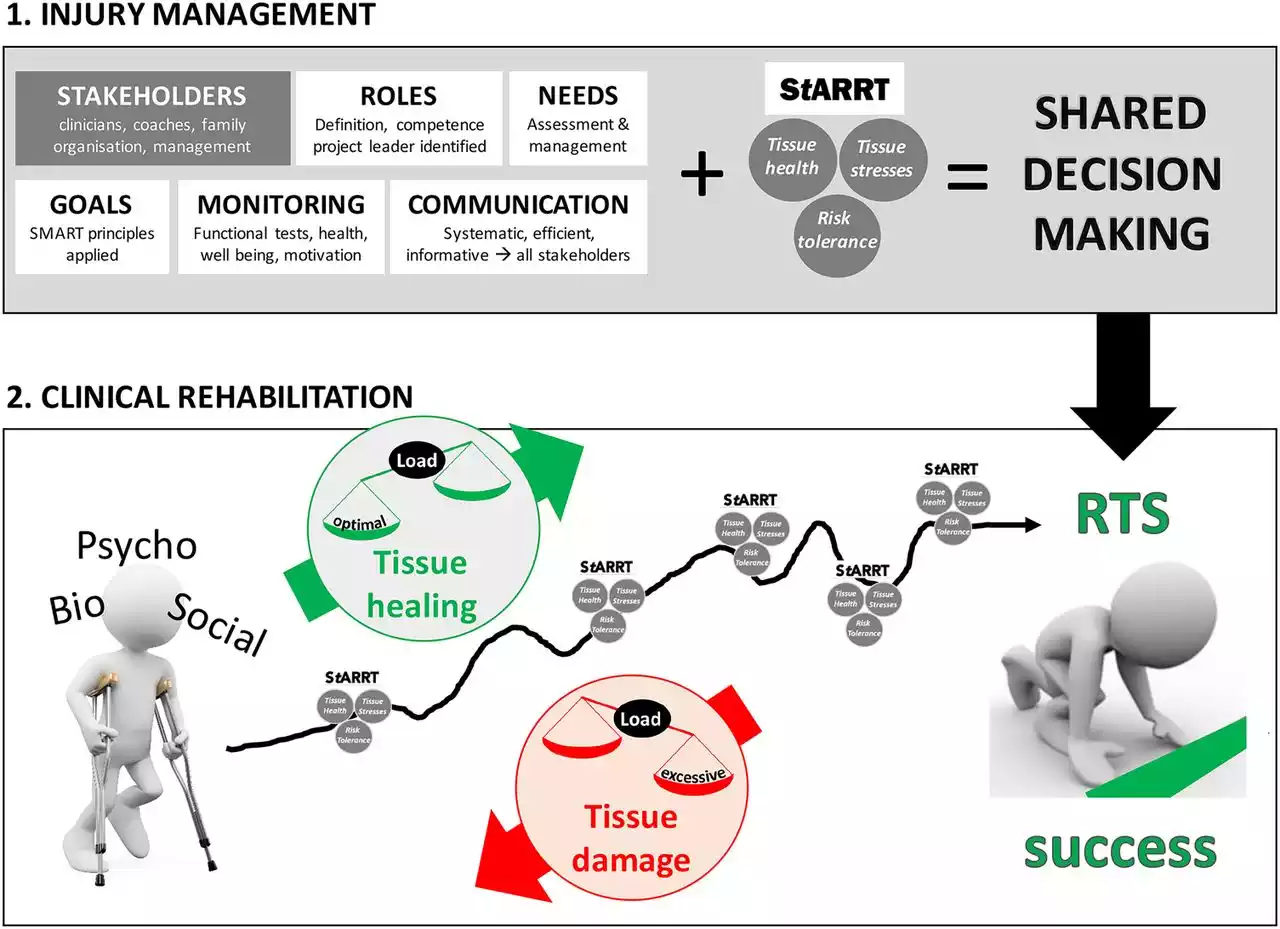
La parte superior (1) describe los aspectos de gestión que deben abordarse para liderar el proyecto de rehabilitación. La parte inferior (2) muestra la progresión de la rehabilitación en una línea de tiempo, donde la carga se incrementa progresivamente para promover la cicatrización del tejido, pero puede ser excesiva y requerir adaptación para evitar daños. Extraído de Ardern et al., (2016).
Sin embargo, el factor clave es la curación de los tejidos y es importante tener en cuenta el proceso de curación natural al elaborar un programa. El monitoreo de la carga de trabajo físico de los atletas ayuda a los médicos a determinar la transición óptima de regreso al deporte al tiempo que garantiza un riesgo mínimo de lesión (Dillon, 2017).
Teniendo en cuenta este planteamiento, el entrenamiento de fuerza con el deportista lesionado debe diseñarse en base al tipo de estructura a la que se va a dirigir (Chena, en Salom 2020):
- Estructuras no lesionadas: mantenimiento de la condición física general para evitar que se instaure el proceso de desentrenamiento que conlleva la pérdida de adaptaciones físicas conseguidas.
- Estructuras lesionadas: respetando los criterios biológicos para garantizar que dicha intervención pueda facilitar la fase de reparación y remodelación del tejido.
Es importante también, dado que la fase de remodelación puede prolongarse a más de un año, controlar al atleta y continuar con un programa continuo de fuerza y acondicionamiento tras el alta deportiva para prevenir posibles recaídas, estableciendo un plan de prevención posterior mientras no se cumplan todos los objetivos de acondicionamiento físico.
Plan de readaptación. Fases en el proceso de readaptación
Un plan de readaptación requiere una correcta planificación del trabajo a realizar por el deportista que incluye el tratamiento médico y reentrenamiento deportivo.
Podemos establecer varias fases en el proceso de readaptación deportiva. Atendiendo al trabajo de Romero y Tous (2011), Lalín y Peirau (2011) y que se recoge en la propuesta de Carballo (2020), identificamos las siguientes fases:
Fase aguda (Inmovilización relativa)
Este es el periodo inmediato a la lesión y requiere de cuidados y protección. Médicos y fisioterapeutas toman el control con el objetivo de valorar, diagnosticar y establecer un pronóstico en base a la sintomatología clínica y resultados de las pruebas diagnósticas.
El protocolo indicado que aplicamos en la actualidad se denomina P.O.L.I.C.E y sustituye al antiguo RICE en los cuidados inmediatos. Incluye protección, carga óptima, hielo, compresión y elevación.
Desde que la movilización temprana y la carga tisular han demostrado tener un efecto positivo para promover la reorganización del colágeno y cicatrización del tejido, es aconsejable iniciar un programa de “carga óptima” tan pronto como el dolor lo permita. (Dillon, 2017)
Debido a sus efectos inhibidores del dolor, el ejercicio isométrico constituye una excelente opción como primera línea de intervención de carga tisular junto con la carga progresiva parcial del peso del cuerpo. (Rio, 2015)
Sin embargo, se deben respetar los procesos de curación naturales del cuerpo y garantizar un equilibrio entre la carga y la descarga oportuna para evitar dañar el tejido en curación.
Se necesita proteger el tejido lesionado, pero no podemos permitir el desentrenamiento en las otras áreas, el acondicionamiento simultáneo del resto del cuerpo debe continuar.
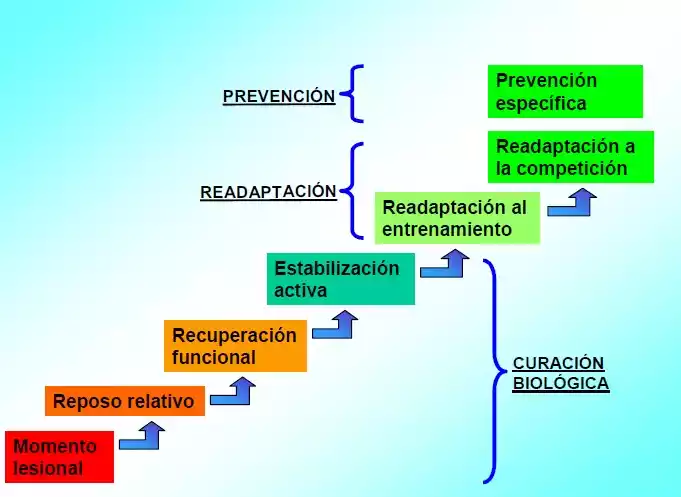
Proceso de recuperación del deportista. Se aprecian tres fases principales. Desde las fases iniciales de recuperación terapéutica se progresa hacia la fase de readaptación a la competición deportiva, para posteriormente desarrollar un periodo de prevención específica de la lesión con el objetivo de evitar recidivas. Extraído de Romero y Tous (2011).
Fase de curación biológica: rehabilitación
Punto de partida en aquellas ocasiones donde no existe una inmovilización o los plazos son muy cortos), se avanzará en la recuperación biológica, se continuará con el trabajo de fisioterapia y se iniciará de forma controlada la movilización y activación de estructuras dañadas. Esta será la base para la evolución en los contenidos de entrenamiento en fases posteriores. El finalizar la fase supondría la obtención del alta médica.
Fase de readaptación al entrenamiento: reeducación
La finalidad principal es recuperar la funcionalidad de la estructura e introducir el reentrenamiento al esfuerzo en base a las demandas condicionales pre-lesión (perfil competitivo).
Fase de readaptación a la competición: reentrenamiento
Última fase del proceso y determinante a la hora de tomar decisiones relevantes sobre la reincorporación a la competición.
Se establece una subfase denominada preoptimización que supone obtener el alta deportiva. Requiere poder incorporarse de manera gradual al trabajo parcial con el grupo de forma controlada y consensuada entre el cuerpo técnico y servicios médicos. Y optimización, subfase en la que se alcanza la incorporación total proporcionando las cargas adecuadas para alcanzar/superar el nivel de condición física anterior a la lesión, obteniendo así el alta competitiva.
Tecnología en la readaptación
En el deporte profesional, el avance tecnológico está permitiendo un mayor control de las cargas de entrenamiento permitiendo la evaluación objetiva de datos de rendimiento que se relacionan principalmente con las manifestaciones de fuerza específica en forma de aceleraciones (concéntrico) y deceleraciones (excéntrico), saltos, impactos, así como velocidades conseguidas (lo que se conoce como evaluación de la carga externa).
El análisis de parámetros como la variabilidad de la frecuencia cardíaca (HRV) o la percepción subjetiva del esfuerzo (RPE) (carga interna), son variables que también se deben tener en cuenta por su utilidad en el control del proceso.
 Esto se consigue mediante el uso de dispositivos tecnológicos (acelerometría, tracking, GPS, HRV analysis) que ofrecen la posibilidad de obtener multitud de datos que ayudan a conocer dichos valores estableciendo perfiles de rendimiento, lo que ayuda a conocer el efecto del entrenamiento en la evolución del deportista, así como la gestión de cargas óptimas y monitorización de todo el proceso de readaptación.
Esto se consigue mediante el uso de dispositivos tecnológicos (acelerometría, tracking, GPS, HRV analysis) que ofrecen la posibilidad de obtener multitud de datos que ayudan a conocer dichos valores estableciendo perfiles de rendimiento, lo que ayuda a conocer el efecto del entrenamiento en la evolución del deportista, así como la gestión de cargas óptimas y monitorización de todo el proceso de readaptación.
Tras una lesión, se inicia un periodo de recuperación con el objetivo de volver a la competición lo antes posible, respetando cada una de las fases de recuperación y evolucionando según los criterios médicos que tienen en cuenta las características clínicas y funcionales de cada lesión en cada momento.
El control por parte de profesionales sanitarios, el asesoramiento en los ejercicios adecuados con sus dosis óptimas en base a los protocolos establecidos en la evidencia científica, así como su correcta ejecución, deben ser considerados la cuestión principal para llevar a cabo un proceso de recuperación con seguridad.
Planes de readaptación en la app de iNuba
En iNuba puedes encontrar una herramienta tecnológica que te va a permitir un asesoramiento en cuanto a los protocolos recomendados mediante programas de ejercicio terapéutico para cada una de las fases de recuperación, pasando por el periodo inicial de lesión (Fase Aguda) hasta la completa recuperación y vuelta a los entrenamientos (Return to Sport).
Con un control y diagnóstico médico previo podrás acceder al apartado de prevención y readaptación de lesiones de la app y seleccionar tu lesión concreta. Tras introducir tus datos clínicos (como niveles de dolor, nivel de rango articular, grado de inflamación, nivel de fuerza y funcionalidad), criterios por los cuales podemos conocer tu momento evolutivo, se te aconsejará y pautará un programa que te ayudará en tu recuperación.
El proceso se monitoriza recomendándote en cada momento lo que necesitas, pero recuerda que son recomendaciones y que el seguimiento siempre debe ser controlado por personal sanitario.
Compartir
Contacto